articolo tratto dalla news letter di novembre del Centro Diagnostico Italiano a cura di prof. Andrea Casasco, Direttore Sanitario e Responsabile del Servizio di Odontoiatria del CDI.
Tra i driver di costo “vivo” che qualificano una prestazione odontoiatrica, è possibile identificarne almeno tre: l’operatore sanitario, i materiali e la tecnologia, l’organizzazione e il servizio.
È opinione diffusa che l’operatore determini il principale “valore” di tutte le prestazioni sanitarie. Evidentemente, l’impiego di giovani odontoiatri con scarsa esperienza professionale o dalla formazione ancora accademica permette di ridurre i costi, ma aumenta il rischio legato all’elemento umano. Oltre ad un servizio probabilmente di maggior durata nel tempo, un professionista qualificato garantisce anche una sicurezza circa il controllo di tutto il cavo orale (compresa la prevenzione e la diagnosi precoce di tumori tutt’altro che rari in bocca).

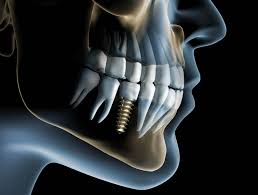
I materiali e le tecnologie incidono molto sui costi, ma l’uso di materiali moderni provvisti di caratteristiche di biocompatibilità, durata, precisione ed estetica – nonché le idonee apparecchiature biomediche che ne permettono l’applicazione – ha rappresentato uno dei maggiori avanzamenti dell’odontoiatria moderna. Si pensi per esempio agli impianti endo-ossei che oggi sono largamente utilizzati per la cura delle edentulie, venendo inseriti nelle ossa mascellari al fine di sostituire i denti mancanti. Ma chi di noi vorrebbe che nel proprio osso fosse inserito un impianto “low cost”, scarsamente testato dal punto di vista clinico, che potrebbe dare problemi nell’arco di qualche anno?
Infine esistono i costi dell’organizzazione e del servizio fra i quali alcuni rivestono una valenza non soltanto formale (tempi di attesa, cortesia, efficienza e trasparenza nelle informazioni e nella contabilità etc), ma anche strettamente igienico-sanitaria dal momento che l’odontoiatria è una attività ad alto rischio infettivo (si pensi ai virus dell’HIV o dell’epatite) e il rispetto di protocolli di igiene e sterilizzazione deve essere stringente, obbligatorio e monitorato.
La presenza costante di un assistente alla poltrona, l’uso di idonei agenti chimici e apparecchiature per la decontaminazione, disinfezione e sterilizzazione degli strumenti e degli ambienti, la formazione e l’aggiornamento del personale preposto, la verifica costante degli aspetti microbiologici costituiscono soltanto alcuni aspetti del “costoso” processo.
È concepibile in una società moderna accettare il rischio di trasmettere una infezione virale ad un paziente per abbracciare la filosofia del “low cost”?
Lo Studio Dottor Tavazzi ritiene che si debba fare il possibile per venire incontro al paziente – anche sotto il profilo economico – ma mai nel caso che questo dovesse arrecargli un danno.